職場において新型コロナウイルスの感染リスクがあることは以前より知られています。
休憩室、喫煙所、更衣室での感染が疑われる事例が確認されており、マスクを外す場面や密になりやすい場所での会話が感染リスクを高めているのだろうということが推測できます。
新型コロナウイルスが日本で確認されてから約一年半が経ち、マスクの着用・手洗い・手指消毒・ソーシャルディスタンスといった基本的な感染対策はすっかり定着しました。
しかし、新しい変異種が現れる度に感染力が高くなっている点は懸念されるところです。
デルタ株の感染力は、第4波で猛威を振るった英国由来のアルファ株の約1.5倍、現在主流となっているオミクロン株は、デルタ株の2.8倍、さらに、2022年1月に英国で初めて検出された「オミクロン株 XE」は、オミクロン株 BA.2より感染力が10%高いということです。
オミクロン株の重症化率は低いとされていますが、感染力の高さは感染者数を増加させ医療逼迫を起こしかねず、緊急性の高い怪我や病気の患者さんの命が危険に晒されてしまいます。
また、約10%〜20%の人が、回復後に何らかの後遺症(罹患後症状:long COVID)を経験しているというデータもあります(※)。
倦怠感、息切れ、咳、認知機能障害などといった症状に長い期間悩まされ、仕事や日常生活を普通にこなすことができずに苦しまれている方がいらっしゃるのも事実です。
感染の収束が見えない中、個々人がしっかり感染対策を行うことはもちろん大切ですが、より感染力の強いウイルスを防御するためには、感染対策を強化することが重要です。
特に人が集まるオフィスは油断をするとウイルスが広がりやすい環境だと言えます。
職場クラスターを発生させないために、今一度オフィスでの感染対策を見直し、さらなる強化に努めたいところです。
本コラムでは感染経路別の特性に応じた予防策を解説します。
※) WHO Coronavirus disease (COVID-19): Post COVID-19 condition
オフィスのお困りごとは、オフィスのプロにお任せください!
無料
今すぐカタログ請求!
最短24時間以内
まずは相談!
感染対策を多重的に組み合わせることで感染リスクを低減する
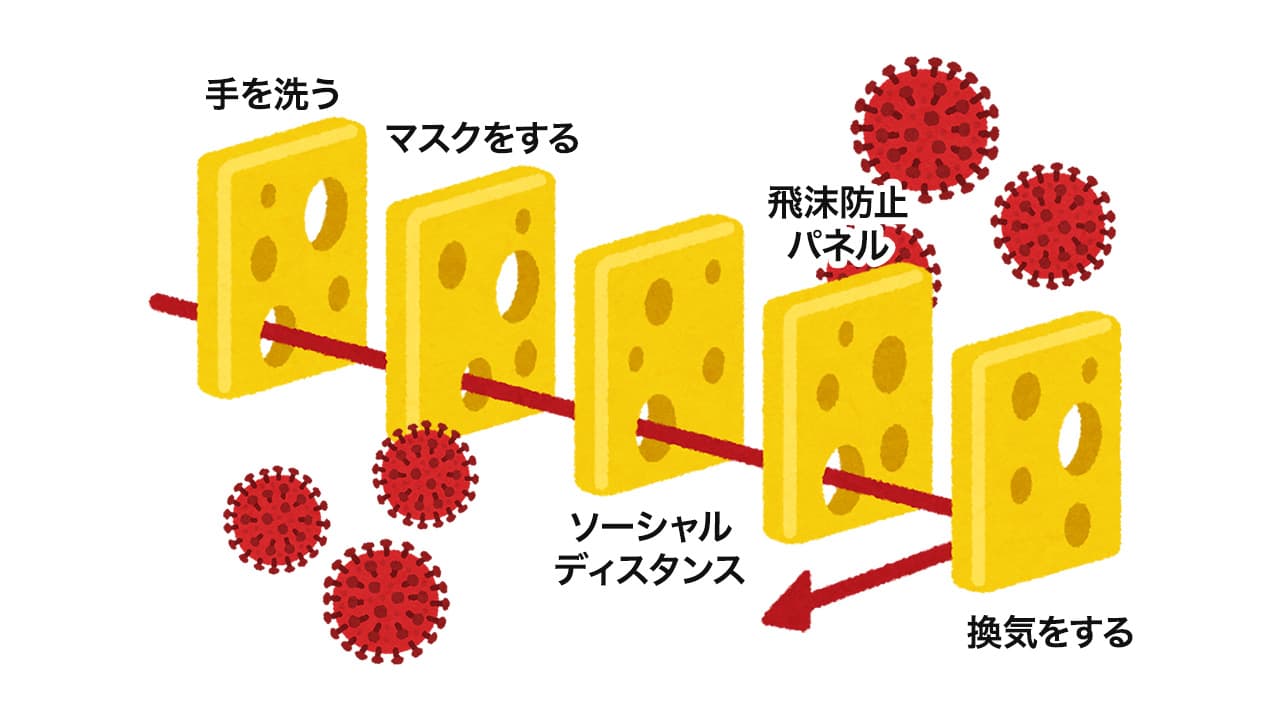
「マスクをしていれば、ソーシャルディスタンスは必要ない」
「飛沫防止パネルを設置しているから至近距離で話しても大丈夫」
「空気清浄機をつけているから換気の必要はない」
このように考えている方もいっしゃるのではないでしょうか。
しかし、感染のリスク管理としては不合格です。
例えば、マスクを着用していてもソーシャルディスタンスを確保する、マスクはウレタンから不織布マスクに変える、飛沫防止パネルを設置していても換気をする、換気をしながら補助的に空気清浄機を使うなど、複数の感染対策を組み合わせることで、感染のリスクを低減していくことがリスク管理において重要なことです。
リスク管理の考え方に「スイスチーズモデル(※1)」というものがあります。
スイスチーズは表面にボコボコと大小の穴が空いているのが特徴ですが、この穴を「事故に繋がる危険要因」、チーズ一枚一枚を「安全対策(防御壁)」だと考えます。
このモデルを感染のリスク管理に重ねると、穴は「感染につながる危険因子」、一枚一枚のチーズは「感染対策」だと例えることができます。
もし、感染対策としてマスクを着用していたとしても、隙間が空いていたり、ウレタンマスクだったり、至近距離で話していたり、人が密になっている空間にいたりと、感染につながる様々な危険因子が存在します。
そこで、「不織布のマスクを着用する」「マスクを隙間なくきっちり着ける」「ソーシャルディスタンスを確保する」「換気をする」といったように、異なる感染対策を幾重にも組み合わせることで感染リスクを低減させることができるということです。
※1)イギリスの心理学者であるジェームズ・リーズンが提唱した、事故発生のメカニズムを説明するものとして使われているモデル。
オフィスで取り組むべき感染対策とは?感染経路の特徴を理解して感染を広げない
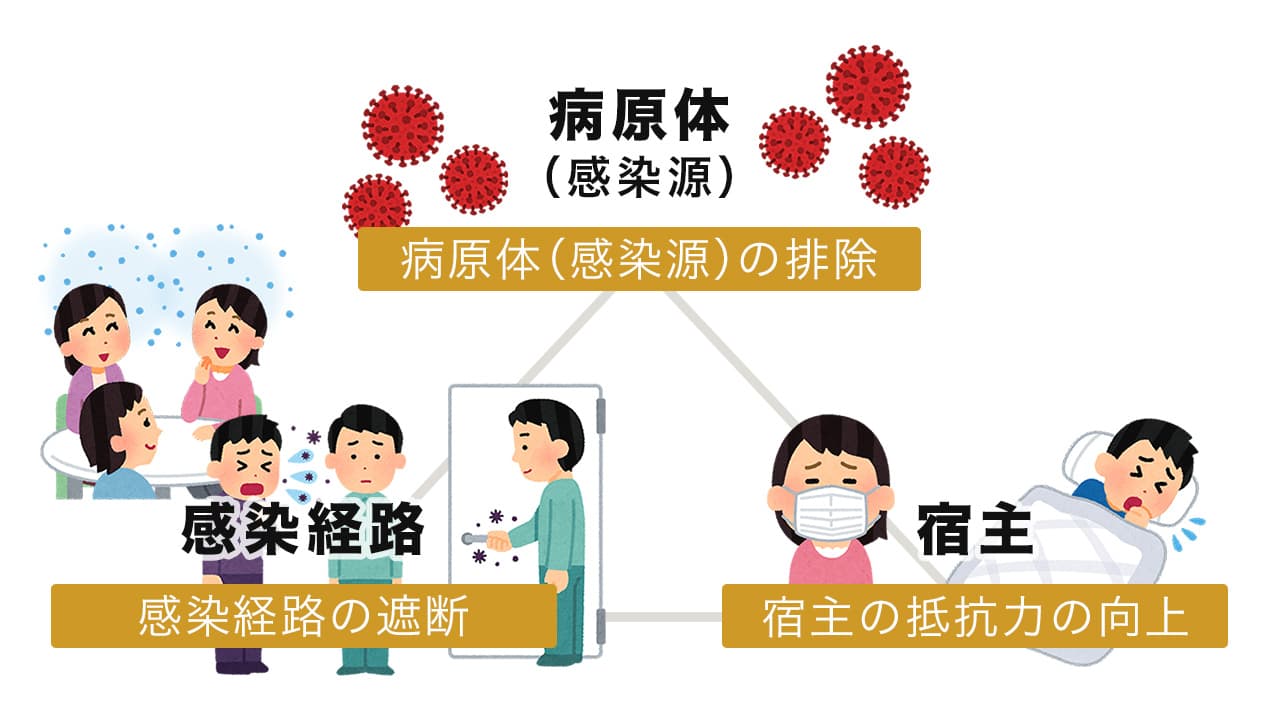
そもそもどうしたら感染症を引き起こしてしまうのでしょうか。
感染症は「病原体(感染源)」「感染経路」「宿主(しゅくしゅ)」の3つの要素が揃うことで感染が成立します。
《 感染成立3要素 》
| 病原体(感染源) | 感染症の原因となる細菌やウイルスのこと。病原体が付着した物や 病原体を触れた手指などが感染源となる。 |
|---|---|
| 感染経路 | 接触感染 ・ 飛沫感染 ・ 空気感染 |
| 宿主 | 病原体に感染して増殖させるヒトや動物 |
これら3つの要素のうちのどれかをひとつでも取り除くことができれば感染症を引き起こすことはありません。
そのためには、病原体となる細菌やウイルスを排除すること、感染経路を遮断すること、そして病原体に対する私たち自身の抵抗力(免疫力)を高めることが重要であり、これらは感染症対策の基本原則です。
中でも「感染経路を遮断すること」は、職場でクラスターを発生させないために最も重要な対策です。
病原体を体内に侵入させてしまう(接触感染)、他の人にうつしてしまう(飛沫・空気感染)ことを未然に防ぐことができれば、感染が広がっていくことはないからです。
新型コロナウイルスの「感染経路の中心は飛沫感染及び接触感染」だと言われていましたが、今年8月に、東北大学の本堂 毅准教授ら感染症の専門家・医師ら32人の連名で「空気感染が主な感染経路」という前提でさらなる対策を求める声明が出されました(※2)。
従来株より感染力が強い株が流行していることを考えても、接触感染・飛沫感染・空気感染、全ての感染経路を前提とした対策を講じる必要があるでしょう。
複数の人が集まるオフィスは、共用物や会話を介して、病原体がモノから人、人から人へと伝播しやすい環境ですから、先述したように、感染対策を何重にも組み合わせたリスク管理が重要になります。
次に、オフィスで感染を広げないためにどのような対策を講じれば良いのか、感染経路別に解説します。
また、経団連ではオフィスを対象にした新型コロナウイルス感染予防対策のガイドライン(※3)をまとめていますので、本コラムでは、各感染経路別に対象となるガイドラインを併せて紹介します。
※2) 「最新の知見に基づいたコロナ感染症対策を求める科学者の緊急声明」
※3) 一般社団法人 日本経済団体連合会「オフィスにおける新型コロナウイルス感染予防対策ガイドライン」
接触感染
ウイルスや菌がついた手で目や鼻、口に触れると粘膜や角膜を通して感染します。
これを「接触感染」と言います。
感染者が咳やくしゃみをしたとき、鼻や口を押さえた手にウイルスや菌が付着します。
その手で触れたり、使ったりした物が感染源となりウイルスや菌が拡散されていきます。
オフィスでは、多くの人が触れるドアノブ、電気やエアコンのスイッチ、共有の電子レンジ、冷蔵庫のハンドルなどを介して感染が広がってしまう恐れがあります。
その他にも次のような場所に注意が必要です。
《 感染源となる場所 》
| ワークスペース | デスク ・ チェア ・ キーボード ・ 受話器 ・ 共用の什器 ・ ロッカー ・ 複合機 |
|---|---|
| 会議室 | ドアノブ ・ 会議テーブル ・ 椅子 |
| カフェテリア ・ 休憩スペース | テーブル ・ 椅子 ・ カウンター ・ ゴミ箱 |
| トイレ | トイレブース ・ ペーパーホルダー ・ 操作ボタン ・ 化粧カウンター |
天井からキーボードまで、オフィスで触れるすべてのモノに抗菌・抗ウイルス加工! 年1回の施工で安心して働ける職場環境をつくりませんか?( ※ 試験機関 : 一般財団法人日本繊維製品品質技術センター )
接触感染の予防策とは?
《 接触感染に有効な対策 》
手洗い / 手指消毒 / 共用・共有物の消毒 / 抗菌・抗ウイルス剤の噴霧施工 / 紫外線による殺菌・ウイルス不活化
《 感染防止ガイドライン(※4) 》
- 他人と共用する物品や手が触れる箇所を最低限にする
- テーブル・椅子など共有する物品は、定期的に消毒する
- ドアノブ、電気のスイッチ、手すり、ゴミ箱、電話、共有のテーブル・椅子などの共有設備については、頻繁に洗浄・消毒を行う(※5)
接触感染を防ぐには、手洗い、手指消毒、共用物は次亜塩素酸ナトリウム液や洗剤などで拭き取るといった方法が有効です。
① 手洗い・手指消毒
新型コロナウイルス対策として厚生労働省では、手洗いについて以下のような方法を勧めています。
石けんやハンドソープで10秒もみ洗い後、流水で15秒すすぐ
(これを2回繰り返すことで約0.0001%までウイルス量を減らすことができます。)
手洗いができない場合は、手指消毒が有効です。
濃度70%以上95%以下のエタノール消毒液を用いて、指先、手のひら、手の甲、指の間によくすりこみます(※6)。
② 共用・共有物の消毒
新型コロナウイルスは、物質の表面で一定期間生存することが分かっています。
香港大学 レオ・プーン教授らの研究チームが、物質の表面に新型コロナウイルスがどれくらいの期間生存するかについて調べた結果を報告しています(※7)。
室温22℃、相対湿度65%の条件下での物質別の生存期間は次の通りです。
《 新型コロナウイルスの物質別生存期間 》
- ティッシュペーパー
- 3時間
- 木・布
- 2日間
- ガラス・紙幣
- 4日間
- ステンレス・プラスチック
- 7日間
- 医療用マスク(内層)
- 7日間
- 医療用マスク(外層)
- 7日間以上
物質の表面についたウイルスは消毒・除去する必要があります。
「手すり・ドアノブなど身近な物の消毒には、アルコールよりも、塩素系漂白剤、及び一部の洗剤が有効(※8)」だとされています。
濃度0.05%に薄めた次亜塩素酸ナトリウム液、または、有効な界面活性剤が含まれる家庭用洗剤を使って消毒します。
独立行政法人 製品評価技術基盤機構(NITE)のホームページに、「 新型コロナウイルスに有効な界面活性剤が含まれている製品リスト 」が公表されていますので、購入する際は参考にすると良いでしょう。
③ 抗菌・抗ウイルス剤の噴霧施工

抗菌・抗ウイルス剤を空間に噴霧する方法もあります。
専用の噴霧器を使って薬剤を空間全体に噴霧することで、壁や床だけでなく、デスク、チェア、キャビネット、パソコンなどを含む空間全体を抗菌・抗ウイルス加工します。
専門業者による施工が必要になりますが、テーブルやデスクの天板の縁、椅子の肘置きや背もたれなど、拭き残しや気づかない場所をあらかじめ抗菌・抗ウイルス加工しておくことで、菌の増殖を防いだり、ウイルスを不活化することができます。
新型コロナウイルスの不活化に有効であるかについては、施工会社に実験データを見せてもらうなどして直接確認することをおすすめします。
天井からキーボードまで、オフィスで触れるすべてのモノに抗菌・抗ウイルス加工! 年1回の施工で安心して働ける職場環境をつくりませんか?( ※ 試験機関 : 一般財団法人日本繊維製品品質技術センター )
④ 紫外線による殺菌・ウイルス不活化
その他、紫外線を照射することで殺菌やウイルスを不活化する方法があります。
昨年9月、広島大学病院 感染症科 北川 浩樹 診療講師らのグループによって明らかになった新しい技術ですが、波長222㎚の紫外線に新型コロナウイルスを不活化する効果があることが報告されました。
波長222㎚の紫外線は、一般的に殺菌などに使用されている波長254㎚の紫外線と比較して人の目や皮膚に安全とされており、有人環境下でも照射が可能だということで注目されています。
現在、製品化もされており、病院・レストラン・オフィスで導入されています。
※4)一般社団法人 日本経済団体連合会「オフィスにおける新型コロナウイルス感染予防対策ガイドライン」
※5)設備・器具の消毒は、次亜塩素酸ナトリウム溶液やエタノールなど、当該設備・器具に最適な消毒液を用いる。
※6)手指など人体に用いる場合は、品質・有効性・人体への安全性が確認された「医薬品・医薬部外品」(「医薬品」「医薬部外品」との表示のあるもの)を使用してください(「厚生労働省 新型コロナウイルスの消毒・除菌方法について」)
※7)Alex W H Chin, Julie T S Chu, Mahen R A Perera, Kenrie P Y Hui, Hui-Ling Yen,Michael C W Chan, Malik Peiris, Leo L M Poon(2020) Stability of SARS-CoV-2 in different environmental conditions
※8)厚生労働省・経済産業省・消費者庁「新型コロナウイルス対策 身のまわりを清潔にしましょう」
飛沫感染

感染者が声を出したり、くしゃみや咳をすると、菌やウイルスを含む飛沫(※9)が放出されます。
感染者から1〜2メートルの範囲内にいると、呼吸をしたときに鼻や口から菌やウイルスを吸い込んで感染してしまう可能性があります。
これを「飛沫感染」と言います。
「くしゃみをする」と約40,000個、「咳をする」または「5分間話す」と約3,000個の飛沫が飛び散ると言われています。
飛沫は水分を含んでいるため、粒子自体が重く(5㎛以上)、通常は1〜2メートル以内に落ちてしまいます。
しかしながら、勢いよく大きなくしゃみをした場合には10メートル程飛ぶこともあります。
※9)咳やくしゃみに伴う、水分を含んだウイルス
飛沫感染の予防策とは?
《 飛沫感染に有効な対策 》
物理的距離(ソーシャルディスタンス) / マスク / 飛沫防止パネル(仕切り板) / レイアウト変更
《 感染防止ガイドライン(※4) 》
- 人と人との間に一定の距離を確保する(ソーシャルディスタンスの徹底)
- 仕切りのない対面の人員・座席配置を避け、対角、横並びになるように配置する
- 仕切りがなく対面する場合には、顔の正面から2メートルを目安に一定の距離を確保する
- 人と人が頻繁に対面し、かつマスクの着用を徹底できない場所は、アクリル板・透明ビニールカーテンなどで遮蔽する
① マスクの着用・ソーシャルディスタンス
至近距離でマスクなしでの会話は感染リスクが非常に高くなるため、ソーシャルディスタンスを保って会話をすることはもちろん、マスクを着用するようにします。
マスクを着けると肌に痛みを感じたり、気分が悪くなるなど、特別な理由がない方であれば、不織布のマスクがおすすめです。
マスク着用の目的は、飛沫の飛散と吸い込みを防ぐことです。
マスクは素材によって性能に大きな差があります。
吐き出す飛沫と吸い込む飛沫の捕集率が高い素材が不織布です。
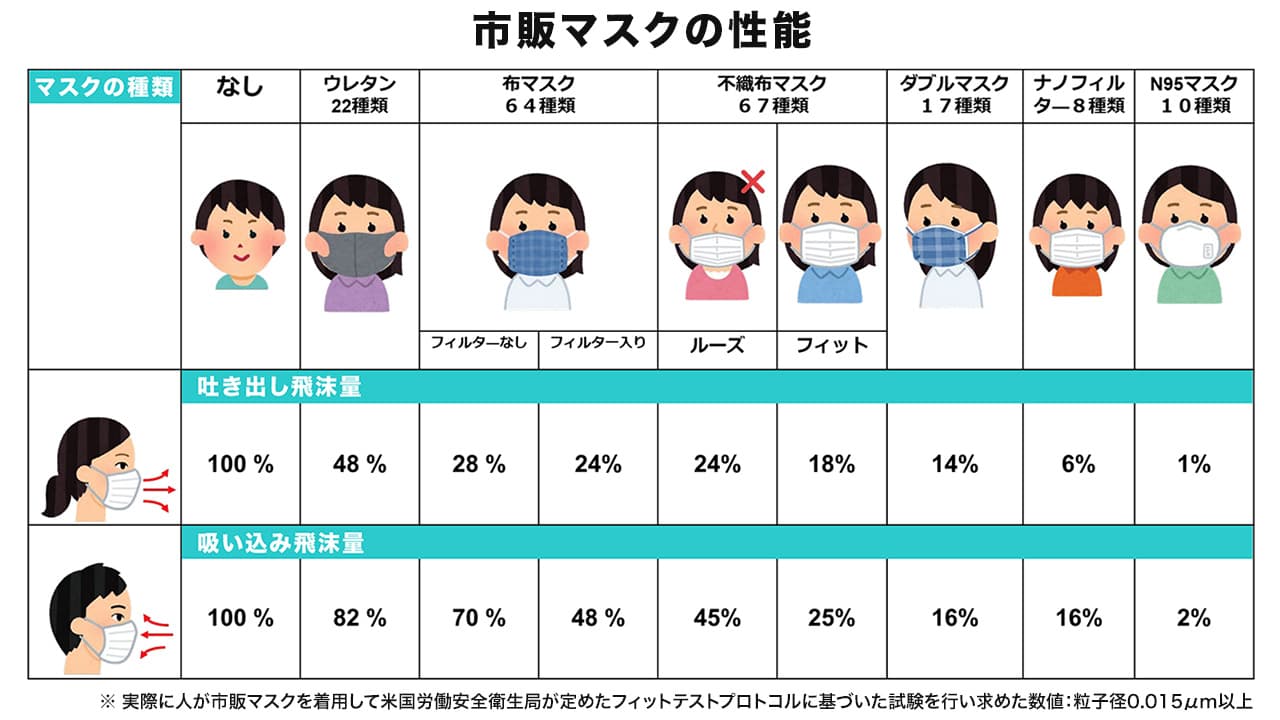
理化学研究所/神戸大学 坪倉 誠 「室内環境におけるウイルス飛沫感染の予測とその対策」 より作成
また、同じ不織布でも性能が保証されているかは、パッケージの裏などに記載されている「遮断率試験のデータ」で基準をクリアしている製品であるかを確認するようにします。
花粉対策なのかウイルス対策なのかによって求められるマスクの性能に違いがあります。
新型コロナウイルスの粒子の大きさは0.1㎛ほどです。
「PFE・VFE」のろ過率(捕集率)が高いマスクを選ぶと良いでしょう。
| 粒子の種類 | 性能 | 粒子の大きさ目安 |
|---|---|---|
| PFE Particle Filtration Efficiency 微粒子ろ過効率 |
約0.1㎛(マイクロメートル)の粒子をどれくらい捕集できたのか | インフルエンザ (0.1㎛) 新型コロナウイルス (0.1㎛) |
| VFE Viral Filtration Efficiency ウイルスろ過効率 |
約0.1㎛~5.0㎛のウイルスが含まれた粒子をどれくらい捕集できたのか | 細菌 (1.0㎛) PM2.5 (2.5㎛以下) 飛沫 (3.0〜5.0㎛) |
| BFE Bacterial Filtration Efficiency 細菌ろ過効率 |
約3㎛の細菌を含む粒子をどれくらい捕集できたのか | 花粉 (30.0㎛) 細菌 (1.0㎛) 飛沫 (3.0〜5.0㎛) |
マスクは密着させて着けることが重要です。
鼻、頬、あごの部分に隙間ができないよう自分の顔のサイズに合った物を選ぶようにしましょう。
ただし、マスクを着用すれば100%ウイルスの侵入を防げるわけではありません。
物理的距離の確保や換気などの対策と併せて行うことが重要です。
② 飛沫防止パネル(仕切り板)
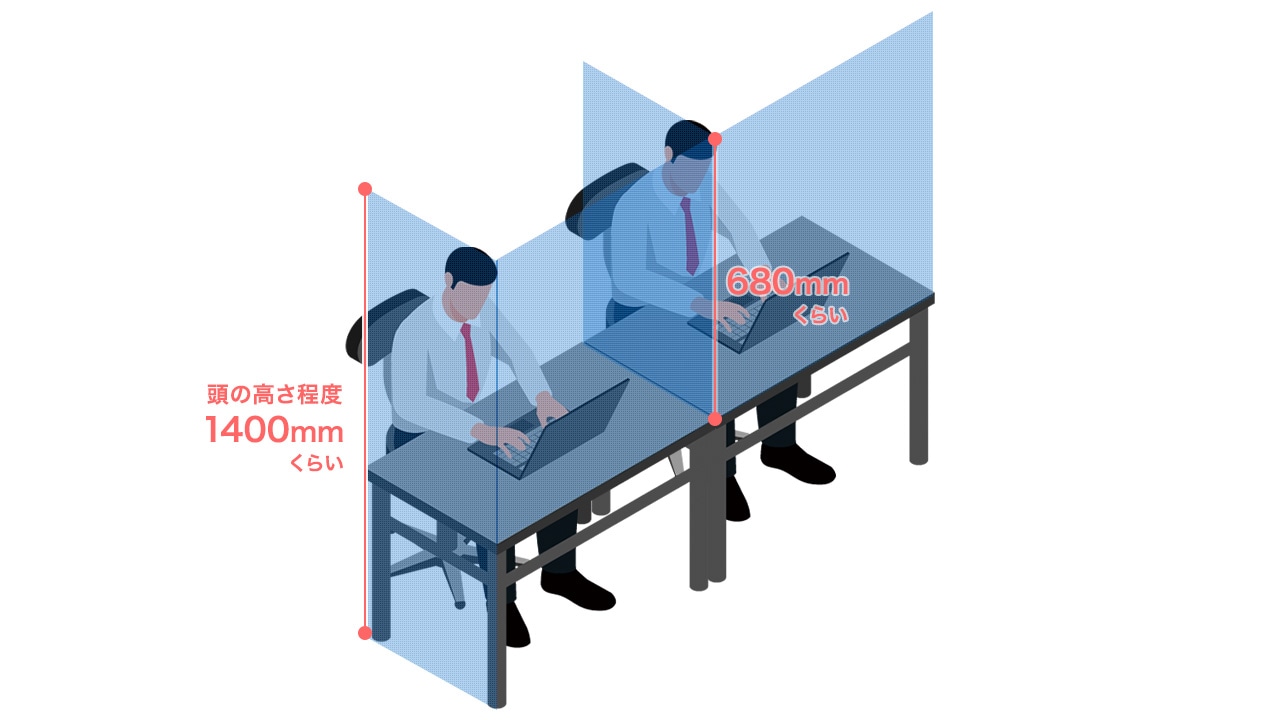
その他、飛沫防止パネルや仕切り板を立てるのも有効な対策です。
理化学研究所などのチームによるスーパーコンピューター「富岳」を使ったシミュレーションでは、高さ1400㎜のパーテーションが最適で、咳をした正面の人に到達する飛沫の量を約10分の1に減らせるという結果を得ました。
高さ1400mmとは、着席時に頭まで隠れるくらいの高さです。
デスクやテーブルの上に飛沫防止パネル(仕切り板)を設置する場合は、680㎜程度を目安にします。
③ レイアウト変更
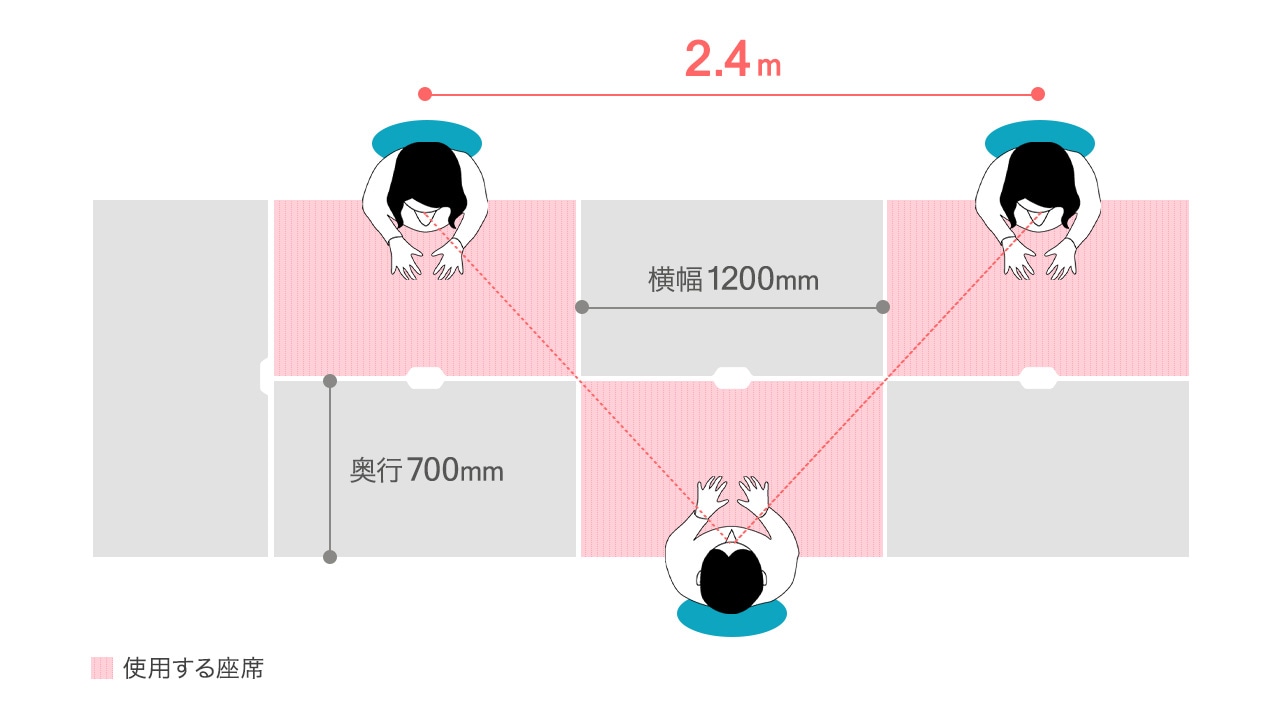
オフィスでできる感染対策として、レイアウト変更があります。
座席の配置を変更することで人と人との距離を空ける配置とします。
ワークスペースのデスクレイアウトは、4〜6人構成の島型レイアウト、もしくはひとつのフリーアドレスデスクを4〜6人で使用している会社が多いと思います。
対面の座席配置を避け、対角になるように配置します。
特にフリーアドレスは、ルールが緩みがちです。
使わない席には「×印」をつけたり、椅子を減らしたりして使用しないように促します。
オフィス内のどの場面でも、仕切りのない対面の座席配置は原則禁止にしましょう。
3密の回避、ソーシャルディスタンスの確保、換気も必ず行うようにします。
空気感染・エアロゾル感染

感染者が声を出したり、くしゃみや咳をしたときに放出される飛沫は水分を含んでいますが、一部の飛沫は水分が蒸発して病原体だけが空中に浮遊します。
病原体だけになったものを飛沫核と言い、空気中に漂う飛沫核を吸い込むことで感染することを「空気感染」と言います。
空気感染と混同される感染経路に「エアロゾル感染」があります。
エアロゾル感染(マイクロ飛沫感染)とは、空気中に漂うエアロゾル(マイクロ飛沫)(※10)を吸い込んで感染することを言いますが、空気感染とは異なります。
(空気感染とエアロゾル感染を同義で使っている場合もあります。)
声やくしゃみ・咳と共に放出される飛沫の中には微小な飛沫も存在します。
これをマイクロ飛沫と言います。
マイクロ飛沫は、直径2〜3㎛の小さく軽い粒子のため、すぐには地面に落ちずしばらく空気中を漂っています。
やがて地面に落下しますが、人が密集して湿気が多い部屋であったり、風通しが悪い部屋では、水分を保ったまま浮遊し続けてしまいます。
いわゆる「3密」状態の空間での会話はエアロゾル感染が発生する可能性があります。
※10)日本エアロゾル学会では、エアロゾルを空気中に浮遊する直径0.001㎛~100㎛の粒子と定義しています。
空気感染・エアロゾル感染の予防策とは?
《 空気感染・エアロゾル感染に有効な対策 》
換気 / 空気清浄機 / 温度・湿度管理 / 物理的距離(ソーシャルディスタンス) / マスク
《 感染防止ガイドライン(※4) 》
- 建物全体や個別の作業スペースの換気に努める
- CO2モニターを活用して換気効果を確認する
- オフィス内の湿度については、相対湿度40%~70%になるよう努める
① 換気
空気感染やエアロゾル感染を防ぐために最も重要な対策は換気です。
厚生労働省では、窓開けによる換気として、以下のような方法を提示しています。
- 換気回数(※)を毎時2回以上(30分に1回以上、数分間程度、窓を全開する) とすること。
- 空気の流れを作るため、複数の窓がある場合、二方向の壁の窓を開放すること。
窓が一つしかない場合は、ドアを開けること。
※ 換気回数とは、部屋の空気がすべて外気と入れ替わる回数をいう。
しかし、窓が開けられないオフィスビルも多くあります。
その場合には以下の方法を試します。
- 室内の二酸化炭素濃度(CO2濃度)を測定し、1000ppmを超えていないか確認する。
- ドアを開放し、サーキュレーター等で室内の空気の入れ替えを促す。
- 換気量が足りない場合は在室人数を減らす。
ビル管理法においてCO2濃度を1000ppm以下にするよう定められています。
しかし、1000ppm以下であれば新型コロナウイルスの感染を完全に防御できるというというわけではなく、この基準を満たしていれば、必要換気量(一人あたり毎時30m³)を確保しているといった意味になります。
CO2濃度が空気感染のリスク要因となるかについては、次の様な研究があります。
国立台湾大学 Chun-Ru Du氏による、換気の改善による結核の感染抑制効果についての研究(※11)ですが、換気が不十分な大学の換気設備を改善し、CO2濃度を3204 ± 50ppm から 591 - 603ppmに低下させることで、新規感染者の二次感染率をゼロに抑えることができ、CO2濃度を1000ppm未満に管理したところ、接触者における結核発症率を97%減少させたと報告しています。
CO2濃度が低いほど空気が澱んでいないということを意味しますから、換気をして部屋の中のCO2濃度を外気のそれに近づけることは有効だと考えられます。
なお、筆者の家の近所で屋外のCO2濃度を計測したところ450ppmでした(※12)。
※11) Chun-Ru Du, Shun-Chih Wang, Ming-Chih Yu, Ting-Fang Chiu, Jann-Yuan Wang, Pei-Chun Chuang, Ruwen Jou, Pei-Chun Chan(2019)Effect of ventilation improvement during a tuberculosis outbreak in underventilated university buildings
※12) 気象庁 大気環境観測所 岩手県大船渡市三陸町綾里 2020年度年平均のCO2濃度は416.3ppm
② 空気清浄機
空気清浄機は換気の代わりになると思っている方も多いかもしれません。
たしかに、換気も空気清浄機も目的は室内の空気をきれいにすることです。
しかし、空気清浄機は、機械を介して室内に浮遊する埃、花粉、PM2.5などの粒子や臭いの元となるガス成分を取り除き、室内の空気を循環させるものです。
したがって、空気清浄機は換気を補助するものだと捉えるべきでしょう。
空気清浄機能の効果については、厚生労働省によるとHEPAフィルタ(高性能粒子フィルタ)方式の空気清浄機に空気中のウイルスを低減させる効果があるとしています。
HEPAフィルタについては、アメリカEPAやヨーロッパの空調関係(※13)の学会もまた、外気の取り入れを推奨しつつ、HEPAフィルタ方式の空気清浄機を換気の補助として使用することを推奨しています。
※13) USEPA(米国環境庁) ASHRAE(米国熱冷凍空調学会) REHVA(欧州空調協会連合会)
厚生労働省「冬場における「換気の悪い密閉空間」を改善するための換気について」
③ 温度・湿度管理
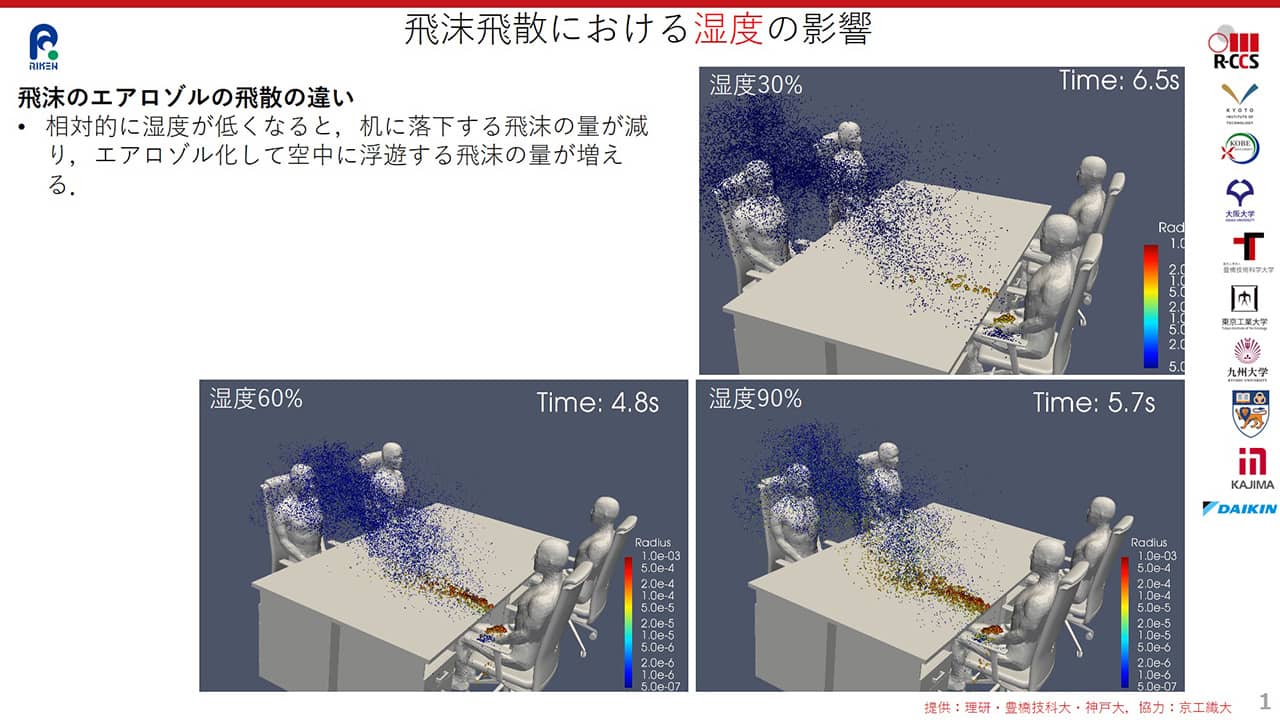
出典:坪倉誠(理化学研究所 神戸大学/教授) 「室内環境におけるウイルス飛沫感染の予測とその対策」
発話、咳・くしゃみとして放出された飛沫は水分を含んでいます。
部屋が乾燥していると水分が蒸発し飛沫核となって空中を浮遊し続けます。
厚生労働省では、換気をしながら「冷暖房設備により、居室の温度および相対湿度を18℃以上かつ 40%以上に維持すること(※14)」と提言しています。
理化学研究所らのチームが「湿度の違いによる飛沫・エアロゾルの飛散の仕方の変化」をシミュレーションしています(上表)。
オフィスで4人が対面で座り、その中の1人が正面を向いて咳をした場合、どれくらいの量の飛沫が、咳をした正面の人に到達するかを算出したところ、湿度90%の場合、飛沫の量の約2%が正面の人に到達するのに対し、湿度30%の場合、約6%も到達することが分かりました(咳をした人と正面の人の距離は約1.8m)。
このシミュレーション結果から、湿度が低いと飛散する飛沫(核)・エアロゾルの量が増えることが分かります。
特に冬場は加湿器などを使って湿度を上げるようにしましょう。
※14)厚生労働省「冬場における「換気の悪い密閉空間」を改善するための換気の方法」
④ マスクの着用・ソーシャルディスタンス
マイクロ飛沫は、大きな粒子と違って近くを漂うのが特徴です。
たくさんの飛沫を吸い込まないために、会話をするときはソーシャルディスタンスを確保し、マスクを着用することが重要です。
また、換気も忘れないようにしましょう。
通勤形態を見直して社員の安全の確保に努める

オフィス以外に勤務形態を見直すことも感染対策の一つとなります。
経団連が策定した「オフィスにおける新型コロナウイルス感染予防対策ガイドライン」では、従業員の感染を防止するため、個々人の感染防止策の徹底、職場環境の対策の充実(職域の感染対策)の他、通勤形態などへの配慮に努めなければならないとし、以下のような項目が挙げられています。
- テレワーク(在宅やサテライトオフィスでの勤務)
- 時差通勤
- ローテーション勤務(就労日や時間帯を複数に分けた勤務)
- 変形労働時間制
- 週休3日制
- 自家用車などの利用(通勤災害の防止に留意)
勤務形態を見直す目的は、社員の「安全確保」です。
通勤やオフィスでの感染を防ぐためには、人混み(密)を避ける必要があります。
事業者は、公共交通機関の通勤ラッシュの時間帯を避け分散して出勤する、一度にオフィスに集まる人数を減らすなどといった感染対策を取るように努めましょう。
また、オフィスの在室人数は、出勤の継続が必要な社員の数と一度に在室できる人数を調整する必要があります。
出勤が必要な社員の数が在室人数の限界を超えないように調整します。
在室人数は、必要換気量(一人あたり毎時30m³)を満たす程度、もしくはCO2濃度が1000ppm以下であることが目安となります。
- 関連記事
- オフィスの面積における在室人数の計算方法については、関連記事 「オフィスの換気は十分にできている?必要換気量と必要換気回数とは?」 も併せてご覧ください。
まとめ|企業には社員と社員の家族を守る責任がある
テレワークやワーケーションなど新しい働き方を取り入れた会社がある一方で、テレワークができない企業や業種・業態があるといった実態があります。
パーソル総合研究所が2021年7 〜 8月、全国2万人を対象に行ったテレワーク実施率の調査では、正社員と非正規社員、大企業と中小企業、業種の間に大きな差があることが分かりました。
《 テレワーク実施率 |パーソル総合研究所 2021年7〜8月調査 》
- 正社員
- 27.5%
- 非正規社員
- 17.6%
- 大手企業 (従業員1万人以上)
- 45.5%
- 中小企業 (従業員100人未満)
- 15.2%
- 情報通信業
- 60%
- 専門・技術サービス業
- 40.9%
- 運輸・郵便業
- 11.1%
- 医療・介護・福祉
- 5.4%
日本でテレワークの実施率が上がらない理由として「テレワークの制度が整っていない」「ICTの環境整備ができていない」「出社を前提とし、上司が部下の行動を管理・チェックするといった日本企業特有の働き方」などが挙げられます。
もしくは、現実問題として出社しなければ作業ができない業種もあります。
このような現状を考えると、出社しなければならない社員の安全をいかに守るかについて、企業として当然考える責任があります。
また、社員や社員の同居するご家族の中には重症化リスクのある方がいらっしゃるかもしれないことを忘れてはなりません。
本コラムでは、感染のリスク管理において、複数の感染対策を組み合わせることで感染リスクを低減していくことが重要だと述べてきました。
職場でクラスターを発生させないためには、感染経路を遮断して、感染の連鎖を早い段階で断ち切ってしまうことが重要です。
新型コロナウイルス感染症は、接触感染・飛沫感染、そして空気感染(エアロゾル感染)すると言われています。
コラム内で紹介した感染予防対策を含め、できうる限りの対策を講じてコロナ禍を乗り越えていきましょう。
最後に、各業界団体から出されているガイドラインをご紹介します。
本コラムと併せて参考にしてみてください。
業界別
- 一般社団法人 日本経済団体連合会
「 オフィスにおける新型コロナウイルス感染予防対策ガイドライン 」
「 製造事業場における新型コロナウイルス感染予防対策ガイドライン 」 - 内閣官房 新型コロナウイルス感染症対策推進室
「 業種別感染拡大予防ガイドライン 」
業種・業態別
- 社団法人 日本産業衛生学会
「 職場における新型コロナウイルス感染症対策のための業種・業態別マニュアル 」
オフィス業務 / 製造業 / 建設業 / 接客業務 / 運輸業(旅客輸送) / 運送・配送サービス業
チェックリスト
- 厚生労働省
「 職場における新型コロナウイルス感染症の拡大を防止するためのチェックリスト 」
オフィスのお困りごとは、
オフィスのプロにお任せください!
- まずはカタログ請求!
- どんな家具があるの? どんなサービスがあるの?
まずはカタログを見てみたいという方
- 相談したいことがある!
- オフィスレイアウト、移転・納期や予算の相談、見積
すでに相談したいことがあるという方